On parle de condylomes acuminés lorsque des boutons se forment sur la peau et qu’ils sont dus à la présence du virus du papillome dans les tissus.
Lorsqu’elles commencent à se développer, on observe des excroissances à la surface de la peau. On peut les trouver dans l’anus, à l’extérieur des organes génitaux et aussi dans le canal anal.
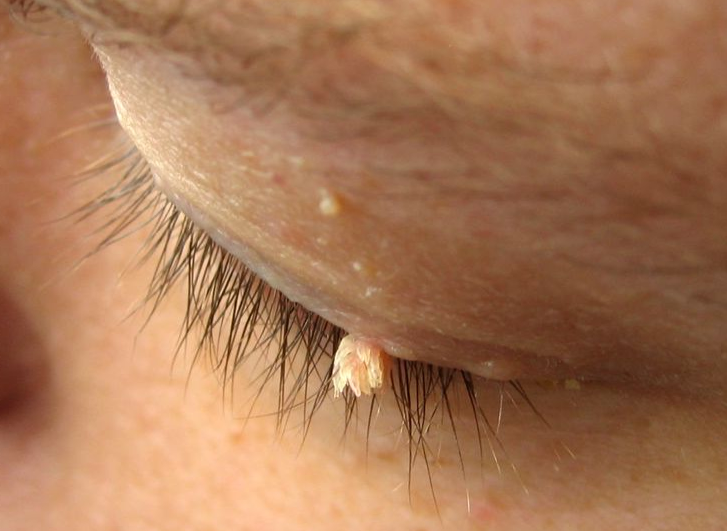
Développement du papillomavirus humain sur les organes génitaux externes
Les papillomes génitaux sont également appelés verrues anogénitales. Ils ont été décrits il y a longtemps.
Elles sont très faciles à contracter, car elles sont transmises par les rapports sexuels et peuvent réapparaître après la guérison.
Les verrues anogénitales sont des protubérances qui dépassent la surface de la peau. Ils sont mous et volumineux et ont une couleur rose pâle et une surface irrégulière.
Elles peuvent être petites ou grandes, d’un diamètre d’environ 1 à 3 mm et atteindre une taille de 5 à 9 cm.
Verrues anogénitales
Ces condylomes peuvent atteindre une taille importante en quelques jours seulement.
Quelles sont les causes des condylomes ?
Le papillomavirus est présent dans le sang. Il peut pénétrer dans l’organisme par transmission sexuelle en raison de défauts de la peau ou des muqueuses. Il peut également y avoir une voie d’infection périnatale.
Il s’agit de la transmission du virus au bébé lors de l’accouchement en passant par le canal de naissance. Mais seule la mère doit être infectée. La voie d’infection par contact-domestique est également possible, mais il n’existe pas beaucoup de données sur cette voie de transmission.
Papillomes sur la peau humaine
Une fois que l’infection a eu lieu, une personne peut ne pas s’en rendre compte pendant longtemps. Tout dépend de votre immunité, à savoir la période d’incubation. Elle peut durer de deux ou trois mois à deux ou trois ans.
Si votre immunité commence à baisser à un moment donné, vous verrez bientôt apparaître des verrues.
Ce virus veut figurer au rang des infections sexuellement transmissibles les plus fréquentes. Environ 52 à 64 % de toutes ces infections se produisent. Comme les gens ne remarquent souvent pas la présence de ce virus dans leur corps, il représente un danger pour eux.
Le papillomavirus humain (HPV) est plus fréquent chez les jeunes de 17 à 28 ans. Même en utilisant des contraceptifs de barrière (préservatifs), il est toujours possible d’attraper les excroissances de votre partenaire.
Le papillomavirus compte jusqu’à six cents espèces différentes. Certains d’entre eux peuvent également apparaître sur les seins, les aisselles et le visage. En d’autres termes, ces verrues peuvent être visibles par tous.
Certains choisissent d’apparaître sur la muqueuse de la bouche, du canal anal et des organes génitaux. Les types 6 et 11, appelés papillomavirus, sont plus fréquents.
Symptômes des condylomes
Lorsque vous n’êtes pas infectée, la présence du papillomavirus ne sera pas décelée dans le sang. Après une exacerbation du virus, les symptômes peuvent déjà apparaître en quelques heures:
- la formation de condylomes aigus (que l’on retrouve souvent dans les zones plus traumatisantes, les frottements lors des rapports sexuels)
- Sur le frein, sur le gland ou les lèvres de l’orifice urinaire externe chez l’homme, sur la peau autour de l’anus et dans le périnée.
- Muqueuse génitale féminine et urètre masculin
Verrues anogénitales sur la peau autour de l’anus et du gland du pénis:
- Vous ressentirez des démangeaisons, une sensation de brûlure, une gêne, un inconfort – souvent intense, avec un impact important sur votre façon de vous sentir.
- un corps étranger est ressenti dans le canal anal (lorsque des condylomes se forment dans l’anus)
- de petites quantités de sang, qui devient écarlate lors de la défécation (lorsque les condylomes se trouvent au centre du canal anal et se blessent avec le passage des matières fécales)
- vous ne ressentez une douleur en urinant que si les verrues sont à l’intérieur de l’urètre.
- Dyspareunie douleur pendant les rapports sexuels.
Une autre variante des symptômes du papillomavirus peut être l’apparition de ce que l’on appelle des papules dans la zone périnéale, qui ont une surface veloutée ou des taches gris foncé, roses ou rouge foncé. Mais cela est très rare et souvent difficile à diagnostiquer avec précision.
Condylomes aigus et leurs causes
Le principe de base est que la pathogenèse de la maladie réside dans la pénétration du HPV. Après un rapport sexuel, vous avez 80 % de chances d’être infecté.
Mais si vous avez un bon système immunitaire, les agents infectieux peuvent s’autodétruire.
Différents types de ce virus peuvent s’adapter à n’importe quel hôte. Il existe de nombreux types de virus, mais tous ne sont pas dangereux, car ils provoquent des tumeurs bénignes chez les reptiles, les oiseaux et les mammifères.
Lors de l’étude du HPV, les scientifiques ont réussi à le diviser en trois sous-types: Alpha, Beta et Gamma. Seul le premier groupe provoque des lésions anogénitales.
Les infections appartiennent aux deux autres groupes. Ils provoquent une kératinisation de l’épithélium et des verrues palmaires et plantaires apparaissent.
Verrues plantaires
Lorsqu’ils ont été classés, ils ont été divisés en certains types de virus. Elles ont été choisies pour être désignées par des chiffres arabes. Ceux qui présentent un risque cancérigène assez élevé sont les 15, 17, 31, 32, 34, 37, 44, 51, 55.
Elles sont le plus souvent malignes et telles 90-95% des cas et se trouvent dans le col de l’utérus, le vagin et la vulve. Les types les plus dangereux sont le 16 et le 18. Ce virus contient également dans son ADN des protéines telles que E6, E7.
Classification du papillomavirus
Dans près de 90% des cas, les verrues anogénitales sont causées par les papillomavirus a 7 et 10. Les papillomavirus 40, 42, 43, 46, 53, 62, 77 présentent également un faible risque.
Pénétration du papillomavirus
Les lésions microscopiques sont infiltrées par les virions, qui se déplacent vers certaines couches épithéliales. Ils se fixent ensuite aux protéines. Le mécanisme du récepteur d’endocytose est alors déclenché et pénètre dans le cytoplasme. Grâce à la protéine L2, le virus libère l’ADN et y place le sien. Et ainsi entre le noyau.
Reproduction du papillomavirus dans l’épithélium
Les protéines E1 et E2 connues du virus sont impliquées dans le dédoublement du matériel biologique étranger dans le noyau de la cellule. Le processus de division du propre ADN a lieu, mais tout est conservé.
En raison du fait que l’ADN du virus se multiplie, il est entièrement présent dans le cytoplasme, sous forme d’épisome.
Comment le virus se multiplie-t-il dans les cellules touchées ?
Les excroissances anormales ou exophytiques apparaissent d’abord sur l’épithélium. Ils sont appelés papillomes, condylomes ou taches. Cet épithélium est maintenant plus susceptible d’être traumatisé et ramolli. Mais une autre infection peut aussi rapidement s’installer, il y a une certaine gêne et des douleurs, une inflammation, un gonflement et une odeur désagréable.
Déformation de l’excroissance épithéliale
Un processus actif de réplication du virus a lieu dans les cellules d’une certaine couche. La différenciation des cellules verruqueuses réduit considérablement l’apport sanguin et réduit les principaux vaisseaux sanguins. Ce n’est que si ce virus reste dans la couche supérieure qu’il est maintenant trop dangereux.
Structure et forme des condylomes aigus
Lorsqu’ils pénètrent dans l’organisme, on trouve des coelocytes – ce sont des cellules dont la taille a changé, qui ont un cytoplasme clair, de nombreuses vacuoles et un bord de couleur claire. On trouve parfois des cellules avec deux noyaux ou plus.
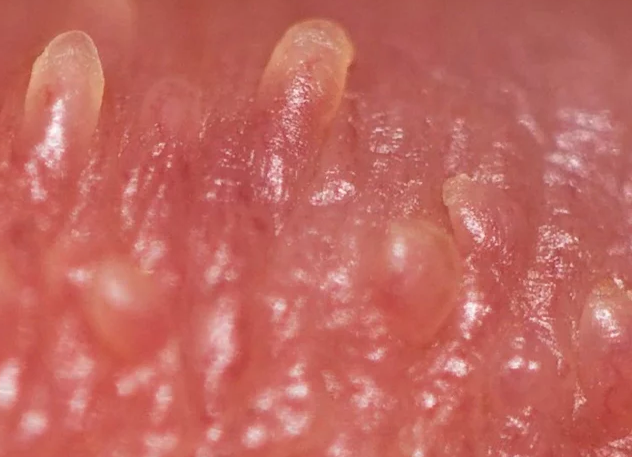
Les virus qui provoquent la formation de certaines verrues sont souvent des papillomavirus de type a 8, 12. Mais ils ne sont pas si effrayants, car ils ont peu de chances de se transformer en cancer.
Souvent, cependant, les différents types de virus partagent le même hôte.
Pour cette raison, le patient et le médecin doivent être très attentifs aux contrôles, à une approche de qualité et à des contrôles réguliers. C’est ainsi que l’on peut prévenir le cancer anorectal.
Condyloma acuminatum, ses stades de développement et sa classification
Ces condylomes sont plus fréquents. Les infections à papillomavirus se produisent généralement sur les muqueuses et la peau. Ils sont également présents à 65% et sont sexuellement transmissibles.
Il peut également y avoir plusieurs résultats diagnostiques :
- les verrues ressemblent à des papules
- des taches sous forme de taches roses, grises ou brunes
- néoplasie au milieu des papules bovines, la maladie de Bowen est un type de papule distinct. Ils peuvent se présenter sous la forme de taches rouge foncé ou orange foncé sur les muqueuses et apparaître en gris rosé sur la peau.
La maladie de Bowen est la formation d’un très gros papillome. Ça commence par un petit condylome aigu. Mais au bout d’un certain temps, il s’agrandit beaucoup et son nombre augmente aussi. Ces petits renflements fusionnent en une tumeur géante qui présente une surface incurvée et est également couverte de végétations.
L’apparition d’énormes papillomes
Tout le monde l’associe souvent à des types de virus comme le 7 et le 10, qui présentent un faible risque de cancérogenèse. Mais ce n’est pas du tout le cas, car c’est lorsqu’il est géant que la protéine tumorale p53 est étranglée et que le cancer épidermoïde se forme.
Quelle en est la cause ?
Cela peut être dû à la présence de conditions d’immunodéficience, de virus associés, de conditions épithéliales squameuses chroniques (lichen sclérotrophique, squameux et rouge).
Problèmes liés à la complication du condylome aigu
Le tissu du condylome se développe très rapidement, il y a une gêne physique, et en plus de cela, la maladie apporte beaucoup de désagréments à la personne. Les excroissances se forment près des organes génitaux, voire dans l’anus.
Cela détériore considérablement l’estime de soi et empêche également le bon déroulement de la vie sexuelle et le processus d’hygiène complet.
Inflammation et suppuration
Les verrues génitales se traumatisent relativement vite en cas d’impact mécanique ou de friction. Il est bien connu que de telles micro-blessures et plaies provoquent des infections secondaires. Une inflammation sévère se produit. Les plaies commencent à être humides, ce qui provoque le processus de suppuration.
Lorsque des complications se développent, la douleur et l’odeur s’ajoutent à ce qui précède. Comme les verrues sont très développées, il est difficile d’effectuer un cycle complet de traitement hygiénique. Cela rend le processus inflammatoire de plus en plus grave.
Inflammation et suppuration des verrues anogénitales
La malignisation. Les virus, qui sont de type hautement anthropique et actif, du fait de leur présence dans la peau, entraînent une transformation cellulaire et également une transformation en cellules cancéreuses.
Ce n’est pas si effrayant, car ce n’est pas trop dangereux en termes de repousse cancéreuse.
Ce qui est à craindre, c’est une lésion virale du col de l’utérus. Mais si un patient a plus d’un, deux ou plusieurs types de virus, il y aura un réel problème.
Chirurgie de récidive
S’il y a une infection virale dans le corps, il sera impossible de s’en débarrasser. Cela s’explique par le fait que les virions ont réussi à traverser les membranes protectrices pour pénétrer au cœur des cellules.
Mais un traitement chirurgical peut empêcher radicalement leur manifestation.
Si seuls les condylomes sont enlevés, le risque de récidive est de 50 à 60 %. Après tout, ils resteront à l’intérieur de la cellule, dans le cytoplasme. Mais ils se présentent sous la forme d’épisomes et peuvent commencer à agir dès que le système immunitaire est abaissé.
Cela peut se produire dans des situations stressantes ou lorsque des maladies chroniques sont exacerbées. C’est pourquoi les rechutes sont fréquentes et les condylomes réapparaissent.
Comment diagnostiquer les condylomes acuminés ?
Dès qu’un condylome aigu dans une zone périanale est détecté, il est immédiatement nécessaire de procéder à un examen. L’objectif de ces diagnostics complémentaires est de détecter le génotype exact du papillomavirus.
Il est également nécessaire d’exclure les masses similaires à ce génotype :
- Nævus intradermique
- Contre molluscum
- Chancre syphilitique
- Kératose séborrhéique
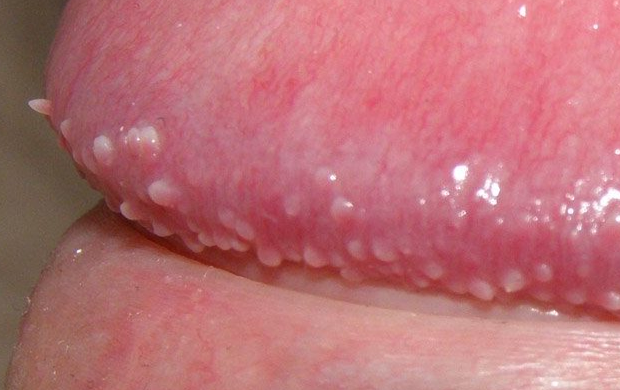
Afin d’identifier rapidement le virus dans les néoplasmes, un test doit être effectué pendant l’examen avec une solution acide de vinaigre à 9%. Grâce à cette substance, lorsqu’ils y sont exposés, les papillomes à l’origine du VPH deviennent progressivement pâles et gris clair.
Un motif capillaire sera également visible. Mais il faut faire attention.
Les tests de laboratoire sont minimes :
- Une réaction sérologique permet de rechercher l’agent pathogène de la syphilis.
- Les anticorps au VIH et aussi aux hépatites B et C
- Des frottis de cytologie cervicale seront effectués sur les femmes
- Frottis cytologiques
- Pour examiner les spécimens de biopsie et retirer
- Des masses de ces verrues génitales.
Si la maladie récidive très fréquemment, si la tumeur est de grande taille, se développe rapidement ou devient conjonctive, des examens complémentaires sont nécessaires de toute urgence.
S’ils s’enflamment fréquemment, il convient d’examiner l’état immunitaire.
En cas de suspicion de croissance maligne de condylomes, de papillomes sur une grande base, de pertes atypiques du vagin ou du rectum, vous devez subir un examen:
- Echographie avec une sonde vaginale
- Une échographie des organes abdominaux
- Radiographie des organes de la poitrine
- Colposcopie
- Dépistage des infections sexuellement transmissibles
Les patients consultent aussi souvent un gynécologue, un urologue et un dermato-vénérologue.
Comment traiter les IST
Lorsqu’il s’agit de condylomes terminaux, ils seront traités d’une manière spéciale et seront plus efficaces. Il est important d’informer le patient et ses partenaires sexuels de la nécessité d’un traitement, car ils peuvent également être porteurs du virus.
Le patient doit également s’assurer qu’il dispose d’un bon système immunitaire et qu’il n’est pas exposé à d’autres maladies sexuellement transmissibles :
- Contraceptifs
- Réguler votre vie sexuelle
- Utiliser des préservatifs
- Ajustez votre poids
Comment suivre un traitement conservateur
Il faut utiliser des médicaments qui stimulent à la fois la réponse immunitaire humorale et locale. C’est pour détecter une perturbation du statut de l’interféron. La plupart des patients sont diagnostiqués avec un papillomavirus.
Comment traiter les condylomes avec la crème Aldara ?
Aldara contient le principe actif imiquimod 5%, qui participe à la production d’interféron et combat l’apparition de condylomes externes dans la zone génitale ou périanale.
La crème doit être appliquée 3 à 4 fois par semaine en couche fine sur une surface de condylomes préalablement nettoyée et faire pénétrer doucement dans la peau.
Il est recommandé d’appliquer la crème uniquement sur la zone affectée, en évitant tout contact avec les surfaces internes.
Cela vaut-il la peine d’acheter la crème Aldara en ligne en France ?
Vous pouvez commander la crème Aldara en ligne depuis notre pharmacie en France, ce qui rend le processus d’achat facile et rapide.
En fonction du niveau de lésions des condylomes, vous pouvez choisir le pack approprié de 1, 3 ou 6 tubes. Le prix de la crème Aldara 5 est le plus bas si vous achetez un paquet plus grand, ce qui en fait une bonne valeur et un bon moyen d’économiser.
Traitement chirurgical
Cela dépendra de la taille, de la forme, de l’endroit où se trouve le condylome et de la préférence du chirurgien pour les méthodes d’ablation chimiques, physiques et cytotoxiques.
Les méthodes physiques seront utilisées pour toutes les tailles et localisations de verrues anogénitales.
Vous pouvez utiliser un scalpel, la vaporisation au laser, la cryodestruction (où le tissu verruqueux est détruit par de basses températures et de l’azote liquide), ou la méthode des ondes radio.
Comment cryodéstruire les verrues et les enlever avec un scalpel
Les tissus des verrues doivent être réséqués uniquement avec la plaque du derme humain. Si les condylomes du canal anal sont retirés, un sphincter interne se formera dans la plaie. Dans la zone périanale, en revanche, le tissu sous-cutané est nécessaire.
Si vous enlevez la masse sans consulter un oncologue, il y aura de gros problèmes. Après tout, il peut y avoir un petit soupçon, mais personne ne le sait.
En général, si les condylomes sont excisés, une analgésie spinale ou locale (médicament pour réduire la sensation de douleur) sera suffisante. Une hospitalisation est parfois possible. Cela est nécessaire lorsqu’il y a une autre maladie et qu’un traitement ambulatoire n’est pas possible.
La méthode cytotoxique implique l’utilisation de médicaments qui peuvent présenter certaines limites.
Par exemple, il est utilisé pour traiter les condylomes simples ou de petite taille qui ne se trouvent pas dans le canal anal ou le vagin. Si vous utilisez le médicament et ne respectez pas ces règles, il peut provoquer une mauvaise réaction.
Tout d’abord, une irritation et des démangeaisons apparaissent, ce qui peut conduire à une inflammation. Le taux de récidive varie de 30 à 65 cas.
Si l’on prend la méthode chimique, elle consiste à utiliser une solution d’acide trichloracétique à 70-80% ou une combinaison de tricrésol et de phénol. L’action de ces préparations affecte la destruction locale des papillomes.
Zone nécrosée où se forme un tissu coagulé, le condylome tombe simplement. La méthode ne semble efficace qu’en présence de certaines verrues. Le taux de récidive est toutefois beaucoup plus faible qu’avec la méthode précédente.
Traitement et prévention du développement des condylomes
Si l’apparition de verrues génitales est détectée à temps, les résultats du traitement seront favorables. Un examen histologique doit toujours être réalisé, lors de l’ablation de la masse, pour exclure une tumeur maligne.
Lorsque l’issue est douteuse, une consultation supplémentaire avec un gynécologue, un oncologue, un radiologue est nécessaire.
Un examen de laboratoire et instrumental est également nécessaire.
Si vous ne sautez aucun traitement, tous les symptômes disparaîtront. Mais l’élimination des récidives ne se fera pas. Mais elle sera réduite de 10 à 50 %.
C’est l’état de santé qui peut augmenter le risque de récidive. Par conséquent, les maladies immunodéficitaires doivent être négligées.
Le processus de prévention comprend des examens réguliers chez un proctologue, un urologue et un gynécologue, ainsi que en adaptant votre mode de vie, votre alimentation et vos relations sexuelles.
 Révision médicale par le :
Révision médicale par le :Dr Marien Kerkes
Rédacteur médical
Dernière révision 11-04-2024
Marien, pharmacologue clinique, est le rédacteur médical de fr-pharma24 et contribue à la publication et à l’édition de notre matériel de santé générale et sexuelle.
