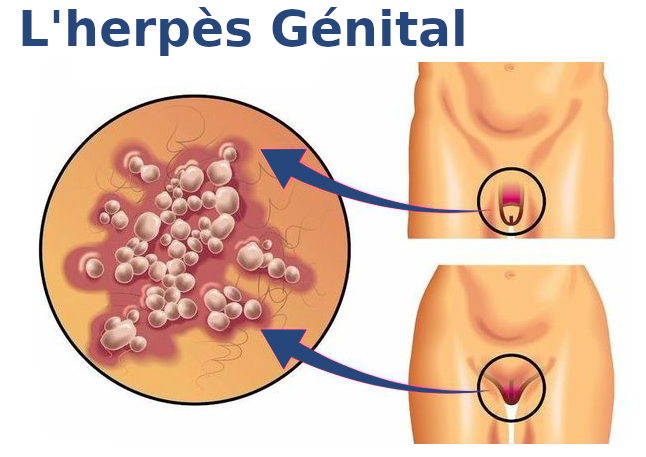
Dans cet article, nous allons vous parler de l’herpès, de ses symptômes et de ses différentes manifestations, tant sur la peau exposée que sur des endroits plus spécifiques de la zone génitale, et répondre à la question de savoir comment traiter l’herpès à la maison.
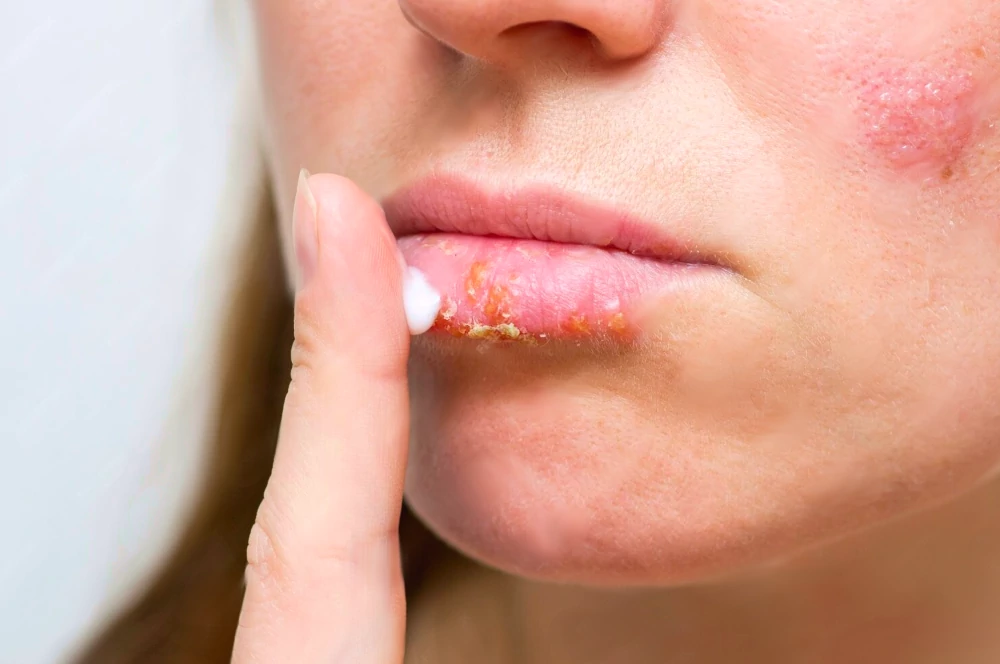
Selon le site médical has-sante, l’herpès est une maladie infectieuse chronique et récurrente qui se traduit par l’apparition de lésions érosives et ulcérées sur la peau génitale. Les principaux symptômes de l’infection sont des démangeaisons, des rougeurs, des gonflements et des douleurs au toucher.
Le traitement de l’herpès consiste principalement à atténuer les manifestations de ce virus et ses symptômes sur la peau et les muqueuses, car les médicaments permettant de se débarrasser complètement de l’herpès n’ont pas encore été inventés.
Ils sont causés par les virus de l’herpès simplex de deux types : le premier et le second, qui apparaît moins fréquemment.
Le virus de l’herpès simplex infecte environ 90 % de la population. En termes de prévalence, elle occupe la deuxième place parmi les infections sexuellement transmissibles, juste derrière le papillomavirus humain. Cependant, les manifestations cliniques ne sont observées que chez 12 à 17 % des personnes infectées, de sorte que le virus reste souvent non détecté.
En termes de mortalité due à des complications, l’herpès se classe au deuxième rang de toutes les infections virales après le virus de la grippe. La mort peut survenir à la suite du développement d’une maladie aiguë affectant le cerveau – l’encéphalite herpétique.
Qu’est-ce que l’herpès ?
Les herpèsvirus de type 1 et de type 2 contiennent de l’ADN. Ils sont peu résistants dans l’environnement, restant jusqu’à 24 heures à température ambiante et jusqu’à 2 heures sur des objets métalliques. Lorsqu’il est séché et sous l’influence de l’alcool, le virus meurt en quelques minutes.
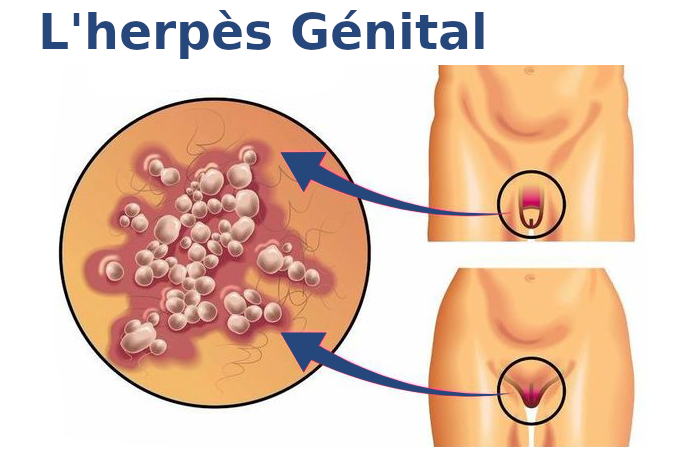
L’herpès génital peut être causé à la fois par le premier et le second type. Auparavant, on pensait que le premier type entraînait souvent des stomatites et des éruptions sur la frange rouge des lèvres, et le second des lésions des lèvres, du vagin et de la zone périanale.
Mais ces dernières années, cette division a perdu de sa pertinence en raison de la généralisation du sexe oral.
Le virus de l’herpès simplex de type 1 peut être transmis de la manière suivante :
- Domestique – par les ustensiles, les brosses à dents, les serviettes, les vêtements, etc.
- En vol
- Salive lors d’un baiser ou d’un contact sexuel
Auto-infection – le porteur touche d’abord les lèvres avec ses mains, puis transmet le virus à d’autres parties du corps.
Le virus de l’herpès peut donner lieu à un herpès génital lorsqu’une personne transmet les particules virales à la zone de l’entrejambe par les doigts.
Le deuxième type de virus de l’herpès est principalement transmis par voie sexuelle. Même si le porteur du virus ne présente aucun symptôme, il est possible d’infecter son partenaire par tout type de rapport sexuel.
La prévalence de l’herpès génital est plus élevée chez les femmes que chez les hommes. La transmission de l’homme à la femme est plus probable en raison de l’anatomie des organes génitaux féminins (plus grande surface des muqueuses et possibilité de microlésions).
Chez les nouveau-nés, l’infection se fait par le placenta lors du passage dans les voies génitales de la mère, et chez les enfants plus âgés par le partage d’objets d’hygiène avec les adultes.
L’herpès génital provoque souvent une souffrance physique marquée chez les patients, et peut également entraîner des complications graves, voire la mort.
L’importance épidémiologique du virus est élevée car le porteur peut plus facilement contracter d’autres infections sexuellement transmissibles : Chlamydia trachomatis, gonocoque, VIH et autres.
Le virus de l’herpès figure sur la liste des maladies infectieuses particulièrement dangereuses pendant la grossesse. La maladie peut entraîner une perte de grossesse, des complications graves, voire des malformations fœtales.

Une autre conséquence dangereuse peut être le développement d’un herpès néonatal – une infection herpétique aiguë qui apparaît immédiatement après la naissance ou dans les premiers jours de vie de l’enfant.
Dans de rares cas, l’infection du nourrisson peut survenir pendant la grossesse, en passant par l’appareil reproducteur de la mère ou après la naissance en raison d’une mauvaise hygiène.
L’herpès néonatal peut entraîner de graves complications, voire la mort du bébé.
Les patients qui sont infectés pour la première fois par le virus de l’herpès simplex sont effrayés par l’absence de traitement, la perspective d’être porteur de l’infection à vie et la peur de contaminer leur partenaire.
Elles sont également souvent tourmentées par la crainte des effets négatifs de la maladie sur leur santé, leur vie sexuelle et sur le fœtus pendant la grossesse. Pour apaiser ces craintes, il est important de savoir comment le virus se transmet et quelles sont les possibilités de traitement et de prévention.
Symptômes de l’herpès génital
Les symptômes de l’herpès primaire apparaissent généralement une semaine après l’infection, mais dans la plupart des cas, l’infection passe sans aucun symptôme.
Les premières manifestations de la maladie classique sont les suivantes :
- Une sensation de picotement et de brûlure aux sites des futures éruptions cutanées sur une peau encore intacte.
- Fièvre, maux de tête, nausées, frissons.
- Lymphadénite de l’aine (inflammation des ganglions lymphatiques) avec masses ovoïdes douloureuses dans les plis inguinaux.
En outre, des rougeurs et des éruptions vésiculaires (vésicules) et des gonflements apparaissent dans la région de la vulve et du col de l’utérus.
Après quelques jours, le contenu des vésicules passe de transparent à trouble ou hémorragique (rouge, avec un mélange de sang).
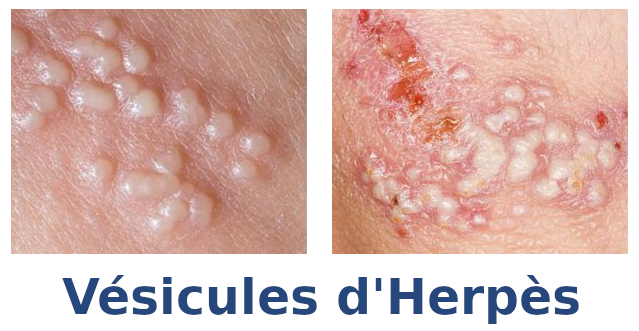
Les vésicules éclatent ensuite et sont remplacées par des érosions modérément douloureuses recouvertes de croûtes. Ils guérissent après quelques jours. Les patients continuent souvent à se plaindre d’une sensation de picotement et de brûlure dans la zone d’érosion même après la guérison, ne laissant parfois qu’une pigmentation persistante.
Les seconds épisodes d’infection et les épisodes ultérieurs sont appelés récurrences. Ils sont généralement plus légers que les premiers :
- Gonflement et rougeur des tissus plus légers
- Moins d’éruptions et moins de surface affectée
- Non accompagné de symptômes d’intoxication générale (fièvre, maux de tête, etc.) et de lymphadénite
Les épisodes récurrents sont causés par l’hypothermie, le stress, d’autres maladies infectieuses telles que les infections respiratoires aiguës.
Les épisodes récurrents peuvent également être provoqués par des changements hormonaux – les rechutes surviennent plus souvent avant les menstruations, pendant la grossesse ou lors de la prise de contraceptifs oraux.
Des rechutes une ou deux fois par an et moins souvent sont considérées comme une évolution favorable de la maladie.
Des rechutes une fois tous les trois mois et plus souvent sont une raison de consulter un immunologiste. Le virus de l’herpès de type 2 se caractérise par des périodes de rémission plus courtes que celles du type 1.
Développement de l’herpès génital
Le virus de l’herpès simplex pénètre dans la peau ou la muqueuse endommagée. Comme il est tropique (tropicité – préférence) pour le tissu nerveux, ses particules se déplacent vers les ganglions nerveux par l’intermédiaire des fibres qui entourent les nerfs.
Pour l’herpès génital, les ganglions des plexus lombaires et sacrés sont la localisation caractéristique.
Le virus est également tropique pour les cellules épithéliales, car elles sont caractérisées par un taux de division élevé. Après l’infection, le HPV est incorporé dans le génome de la cellule et commence à produire ses protéines et à se multiplier.
En conséquence, les cellules épithéliales touchées par le virus subissent une dystrophie et meurent.
Dans la zone où l’épithélium est affecté par l’herpès, une réaction d’hypersensibilité de type retardé commence, qui se manifeste par une inflammation et la formation de vésicules.
Par conséquent, les personnes sujettes aux réactions allergiques présentent souvent une forme plus grave d’infection herpétique.
Le virus pouvant être transmis par le sang, l’herpès génital peut également survenir chez des personnes qui ne sont pas sexuellement actives.
En outre, il existe des cas d’auto-infection par contact – par exemple, une personne a touché une éruption sur le visage, puis a touché une autre partie du corps et y a transféré des particules virales.
La période pendant laquelle le virus pénètre dans l’organisme et commence à se multiplier est appelée la phase active. À ce moment-là, la personne est une source d’infection, même si elle ne présente aucun symptôme.
Le virus de l’herpès sait comment se cacher du système immunitaire. Afin de comprendre ces mécanismes, examinons les principes de base de l’immunité.
Il existe une immunité cellulaire et une immunité humorale. L’immunité cellulaire est mise en œuvre par les lymphocytes T. Lorsqu’un virus pénètre dans une cellule, il la scinde en peptides et place des particules virales à sa surface.
Les récepteurs des lymphocytes T reçoivent un signal spécifique de la cellule et la détruisent en même temps que l’agent pathogène.
Le virus de l’herpès simplex endommageant les cellules du tissu nerveux, il devient inaccessible aux effets de l’immunité humorale et cellulaire.
Cela est dû au fait que le tissu nerveux est isolé du système immunitaire, le développement d’une réponse immunitaire dans des conditions normales y est presque impossible.
En outre, les particules virales sont capables de se déplacer d’une cellule à l’autre le long des jonctions intercellulaires, restant invisibles pour le système immunitaire.
Une immunité cellulaire se forme, mais même avec des titres d’anticorps élevés, les particules virales persistent dans l’organisme et peuvent conduire à une exacerbation de l’infection.
En cas de rechute, les titres d’anticorps peuvent être multipliés par quatre ou plus, mais il est également arrivé qu’ils ne changent pas, ce qui indique une réponse humorale inefficace.
Types et stades de l’herpès génital
Par la présence d’une éruption sur la peau :
- Focal – avec une éruption cutanée.
- Diffuse – sans éruption cutanée, se manifestant par une inflammation de la muqueuse vaginale (colpite), du canal cervical (cervicite) et de la couche interne de l’utérus (endométrite). Souvent, la participation de l’herpès génital au développement de ces maladies n’est pas identifiée, ce qui conduit à un traitement inadéquat.
En fonction du type d’agent pathogène :
- Maladie causée par le virus de l’herpès de type 1
- Causée par le virus de l’herpès de type 2
En fonction de la localisation du foyer de la lésion :
- Organes génitaux et appareil urogénital
- La peau du périanal et le rectum.
- On peut distinguer une forme acquise et une forme congénitale de l’herpès. La forme acquise sur la nature de l’évolution est divisée en primaire et récidivante.
Complications de l’herpès génital
Les complications de l’herpès génital peuvent inclure :
- Le syndrome de douleur pelvienne chronique. Le virus peut persister longtemps dans les plexus lombaires et sacrés, cliniquement cela peut se manifester par des douleurs névralgiques dans la projection des appendices et leur propagation au rectum, au périnée et au bas du dos. En même temps, l’éruption cutanée est souvent absente, ce qui complique le diagnostic et le traitement.
- Fixation d’une flore bactérienne secondaire (suppuration).
- Lésions des organes internes, c’est-à-dire généralisation du processus. L’infection par l’herpès peut endommager tous les organes, y compris le cerveau, provoquant des encéphalites et des méningo-encéphalites graves, qui se caractérisent par un handicap fréquent et une mortalité élevée.
- L’infection congénitale à l’herpès et l’infection néonatale à l’herpès chez le nouveau-né est une affection de plusieurs organes du corps de l’enfant, observée lorsque la mère est infectée par l’herpès génital pendant la grossesse ou que l’enfant est infecté à la naissance (lorsque l’infection s’aggrave chez la mère). La pathologie s’accompagne d’une déficience visuelle et auditive, d’une atteinte hépatique (hépatite), d’une atteinte pulmonaire (pneumonie), d’une atteinte rénale, d’une méningite et d’une méningo-encéphalite, d’un retard de développement. Se termine souvent par la mort ou un handicap neurologique.
Diagnostic de l’herpès
L’infection par l’herpès se caractérise par la présence de taches, de vésicules et d’érosions, de sorte que le médecin pose le plus souvent le diagnostic dès le premier examen.
L’examen standard doit inclure un test sanguin clinique, qui révèle un nombre de globules blancs normal ou réduit si le modèle de la maladie est caractéristique.
La principale méthode de diagnostic de laboratoire de l’herpès génital est la PCR. Pour l’étude lors d’un examen gynécologique, le matériel est prélevé – sécrétion vaginale, mucus cervical, raclages des zones affectées ou contenu des vésicules.

Dans le diagnostic du virus de l’herpès, on utilise souvent une méthode permettant de déterminer la présence d’anticorps dans le sérum sanguin.
L’apparition d’anticorps IgM indique une forme cliniquement significative de la maladie, mais parfois ils ne sont pas détectés dans le sérum lors d’exacerbations de l’herpès génital.
La présence d’anticorps IgG indique que le patient a eu une infection herpétique aiguë dans le passé, et une augmentation de leur titre de cinq fois ou plus indique une rechute de la maladie.
Dans les formes graves de la maladie et les complications, des analyses sanguines cliniques et biochimiques, une échographie des organes abdominaux et pelviens, un ECG, un scanner, une IRM, une radiographie des poumons, une neurosonographie, une électromyographie et d’autres méthodes de diagnostic peuvent être prescrites.
Ils sont nécessaires pour détecter les formes diffuses touchant les organes internes.
Comment soigner l’herpès à domicile avec les comprimés d’Acyclovir Zovirax ?
Le traitement des maladies infectieuses se divise en trois types :
- Symptomatique – pour réduire les symptômes
- Etiotrope – dirigé contre l’agent pathogène
- Pathogénétique – pour bloquer les mécanismes de développement de la maladie
Objectifs du traitement :
- Élimination des symptômes
- Prolongation de la période de rémission et amélioration de la qualité de vie du patient
- Prévenir l’infection du nouveau-né et du partenaire sexuel
- Prévention des complications
Les indications du traitement sont les plaintes du patient. Il est important de comprendre que l’élimination complète du virus de l’herpès de l’organisme n’est pas possible et ne constitue pas l’objectif final du traitement.
Les médicaments de première intention pour le traitement étiotrope de l’herpès génital sont les dérivés de l’acyclovir, qui bloquent la réplication de l’ADN viral, empêchant ainsi le virus de se multiplier.

Le Zovirax est une forme relativement nouvelle du médicament, dont le dosage est plus faible en raison d’une biodisponibilité accrue.
La durée du traitement pour les exacerbations rares ne dépassant pas 4 fois par an est de 5 à 14 jours, selon la gravité de la maladie.
Il est préférable de commencer à prendre le médicament jusqu’à 400 mg par jour dès l’apparition des premiers symptômes, puis la poussée se déroule plus légèrement.
Pour le traitement adjuvant, on peut utiliser le Zovirax sous forme de pommade.
Les femmes enceintes atteintes d’herpès génital sont également autorisées à utiliser Zovirax.
Le traitement de deuxième intention en présence de réactions allergiques ou d’insensibilité à l’acyclovir sont les dérivés synthétiques de la purine et les analogues du pyrophosphate.
Valtrex traite rapidement l’herpès labial et génital et présente peu d’effets secondaires.
Les inducteurs d’interféron ou l’interféron recombinant peuvent être utilisés comme thérapie pathogénique en association avec les étiotropes en l’absence de contre-indications.
Le but de leur prescription est de moduler l’immunité globale, mais il ne faut pas oublier que la base de la thérapie est l’utilisation de médicaments à effet anti-herpétique direct, tous les autres sont des méthodes auxiliaires.
Le traitement symptomatique comprend des médicaments antipyrétiques et analgésiques.
Pour éviter le développement d’une infection bactérienne secondaire, les lésions sont généralement traitées avec des solutions antiseptiques. Avec l’accession de la flore bactérienne, prescrire des antibiotiques.
En cas de rechutes fréquentes de l’herpès génital, un traitement suppressif prolongé peut être envisagé.
Les médicaments du groupe acyclovir sont prescrits pour une longue durée, jusqu’à 12 mois ou plus, sous contrôle des tests sanguins cliniques.
Cette tactique vise à augmenter la période de rémission. La durée du traitement suppressif est déterminée individuellement, et en présence d’un effet clinique prononcé, il peut être arrêté prématurément.
En outre, il existe un vaccin contre le virus de l’herpès simplex. Il est administré pendant la rémission (en l’absence d’exacerbations) afin de stimuler l’immunité spécifique.
En cas de récidives fréquentes de l’herpès génital, il faut exclure les états d’immunodéficience et l’infection par le VIH.
Prévention de l’herpès
Dans les formes non compliquées de la maladie, le pronostic vital est assez favorable. Aucune méthode de prévention spécifique de l’infection par le virus de l’herpès n’a été mise au point.
Le vaccin n’est utilisé que comme thérapie pour prolonger la période de récurrence des symptômes, mais il ne peut pas empêcher l’infection.
Pour réduire le risque d’infection, il faut éviter de partager les ustensiles et les moyens d’hygiène avec une personne infectée par l’herpès, surtout en période d’exacerbation.
La contraception sous forme de préservatifs réduit le risque d’infection du partenaire, mais ne fournit pas une protection complète, car lors des rapports sexuels, il y a contact avec la peau du partenaire.
Pour minimiser la probabilité d’une infection, il est possible de tester le couple avant le premier rapport sexuel.
Pendant la grossesse, surtout si la femme n’a jamais eu d’épisode d’herpès, donc qu’il n’y a pas d’anticorps, il est nécessaire d’utiliser des préservatifs lors des rapports sexuels.
Si la maladie survient pendant la grossesse à plus de 35 semaines, une césarienne est indiquée, pour éviter l’infection du bébé lors de son passage dans les voies génitales de la mère.
En cas de récidives fréquentes du virus de l’herpès ou d’infection au cours du premier et du deuxième trimestre, la prise d’acyclovir (Zovirax) est recommandée.
Pour éviter que le bébé ne soit infecté pendant l’accouchement, les médicaments doivent être pris pendant les quatre dernières semaines de la grossesse.
 Révision médicale par le :
Révision médicale par le :Dr Lotte Christiansen
Rédacteur médical
Dernière révision 23-04-2024
Médecin généraliste et urologue, Lotte est le rédacteur médical de fr-pharma24 et contribue à la publication et à l’édition de notre matériel de santé générale et sexuelle.